第64节 睡眠障碍
睡眠障碍是指入睡、睡眠保持及睡眠时限出现障碍或者出现异常的睡眠行为,如夜惊或梦游。
睡眠是生存及良好的健康所必需的,但原因及机制现在还不完全清楚。个体对睡眠的要求差异很大,健康成人每天所需的睡眠时间可短至4小时,长至9小时。大多数人在夜间睡眠。有些人为适应工作需要而在白天睡眠,但这常引起睡眠障碍。
影响个体睡眠时间长短及清醒时感觉的因素很多,包括激动及情绪抑郁。药物对睡眠也有影响:一些使人入睡,而另一些造成睡眠困难。一些食物和食物添加剂,如咖啡因、麻味过重的食品和谷氨酸钠(MSG)也可影响睡眠。
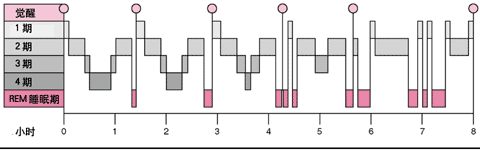
睡眠并非均一的过程,它可分为几个时相,每夜分别循环5~6次。睡眠可从1期(睡眠最浅期,最易唤醒)进到4期(睡眠最深期,最难唤醒)。在第4期,肌肉最松弛,血压处于最低点,心跳及呼吸最慢。除了以上4期,还有一种睡眠伴有快速眼动(REM)及行为活动。在快速眼动期,脑电活动很高,近乎于清醒状态。伴随REM睡眠出现的脑电波变化可用脑电图(EEG)记录。
REM睡眠中,呼吸的速度和深度都增加,而肌肉处于最松弛状态,以至于低于非REM睡眠的最深期。大多数的梦发生于REM及第3期睡眠,而大多数的梦语、恶梦及梦游发生于第3、4期。在正常的夜间睡眠中,REM睡眠可在5~6次循环的任一周期非REM的第4期后立即出现,但也可出现于任一期。
每日所需平均睡眠时间
| 年龄 | 总小时数 | REM睡眠(占总时数的%) | 第4期睡眠(占总时数的%) |
| 新生儿 | 13~17 | 50% | 25% |
| 2岁 | 9~13 | 30%-35% | 25% |
| 10岁 | 10~11 | 25% | 25%-30% |
| 16-65岁 | 6~9 | 25% | 25% |
| 65岁以上 | 6~8 | 20%-25% | 0-10% |
睡眠周期的时相
正常情况下睡眠每夜循环5~6个周期。深睡时相(第3、4期)相对较短。大部分时间花在快速眼动睡眠期(REM),但此期常被浅睡期(1期)打断。整个夜晚都会有短暂的觉醒。
对睡眠障碍的科学认识
睡眠研究中心实验室可评估、诊断及治疗各种睡眠障碍。出现下列症状应及时去睡眠实验室:
·失眠
·睡眠药物依赖
·过度睡眠
·严重打鼾及窒息
·恶梦
·观察到异常睡眠
睡眠实验室的初步评估包括:
·睡眠史,包括睡眠记录
·普通用药史
·体检
·血液检验
·实验室睡眠测试
失眠
失眠是指入睡或维持睡眠困难,或因睡眠障碍以至于人们在醒后觉得睡眠不足。
失眠并不是病,而是一个多因素所致的综合征。这些因素包括情感及躯体障碍和药物使用。不管青年人还是老年人都可出现失眠,常伴发于情感障碍如激动、焦虑、抑郁或恐惧。有时人们难于入睡仅仅是由于脑及身体尚未疲乏。
当人变老后,睡眠减少,睡眠时相也发生改变:4期睡眠变短并最终消失,各期中清醒时间增多。这些变化虽然是正常的,但常使老年人觉得他们睡眠不够,目前尚无证据说明老年人需要与年轻人一样多的睡眠或需要药物来纠正这些正常的与年龄相关的改变。
早醒类型在老年人中较常见。一些人可正常入睡,但几小时后即醒且不能再次入睡。有时他们会时睡时醒睡眠不满意。任何年龄出现的早醒都可能提示抑郁。
睡眠类型被打乱的人可能经历睡眠节律倒错:他们在不恰当的时候入睡而在应当睡时却睡不着。这些倒错常发生于有时差(特别是从东到西),不规则的夜班,工作时间经常变换,或过度饮酒,也可能是药物副作用。脑内生物钟的破坏(如患脑炎、脑卒中、阿尔茨海默病等)也可打乱睡眠节律。
【诊断】
诊断失眠,医生应评估病人的睡眠类型,有无药物、酒精和禁药的使用;精神压力及体力活动的程度。由于一些人需要的睡眠较他人少,所以失眠的诊断应根据个人需要而定。通常医生将失眠分为原发性和继发性两类。前者指无明显相关生活事件压力的长期失眠,后者则继发于疼痛、药物、激动、抑郁或极度压力等因素。
【治疗】
失眠的治疗要根据原因及严重程度。老年人的年龄相关性睡眠改变通常不需治疗,因为这种变化是正常的。由于随年龄增大总睡眠时间减少,老年人可能会发现晚睡早起是有益的。失眠病人在睡前一小时,应安静和放松并使卧室气氛有助于睡眠,低柔的光线,最低噪声及舒适的卧室湿度是必需的。
如果失眠是由情感应急而致,针对缓解应急的治疗比服用睡眠药更有效。当失眠与抑郁有关时,一些有镇静作用的抗抑郁药可改善睡眠。
当睡眠障碍干扰了个体的正常活动和健康感时,间歇使用镇静、催眠药可能会有帮助。
睡眠药物(不要轻易服用)
镇静药(催眠药、轻度镇定剂、焦虑药)是最常用的药,大多数相当安全,但一旦一个人习惯用它们后可能会变得无效。停用后,可能会产生戒断现象。使用了很多天后,一旦停用可能会使原有睡眠障碍恶化(失眠反跳)并增加焦虑。医生推荐逐日减量,完全撤药可在几周内完成。
大多数镇静药需有医生处方,因为它们可使人成瘾,也可能出现过量。镇静药对老年人和有呼吸问题的人尤其危险,因为他们可能会抑制脑呼吸中枢;也会降低白天警觉性,造成驾驶和机器操作危险,当与酒精和其他镇静药、麻醉剂、抗组胺药、抗焦虑药同时使用时尤其危险。所有这些药都可造成嗜睡及呼吸抑制,联合作用更危险。
最常用和安全的镇静药是苯二氮卓类。因为它们不减少总的REN睡眠量,不减少梦。一些苯二氮卓类在体内贮留时间较其他长。老年人,由于药物代谢及排泄较年轻人差,可能更易出现白天嗜睡,语言含糊及摔倒。因此,医生应尽量避免开长效苯二氮卓类,例如硝基安定、氯硝安定及安定。
巴比妥类曾一度是最常用的镇静药。眠尔通不如苯二氮卓类安全。水合氯醛相对安全但不如苯二氮卓类常用。一些抗抑郁药如阿米替林,能减轻抑郁相关性失眠或恐惧发作所致的早醒,但副作用是一个问题,尤其在老年人。盐酸苯海拉明及晕海宁,是二种不贵的非处方药,能缓解轻度或一过性睡眠障碍,但不用作催眠药,且它们有潜在的副作用,尤其对老年人。
过度睡眠
过度睡眠是指睡眠增加了正常睡眠类型的1/4。
过度睡眠较失眠少见,但它通常预示严重疾病的可能性。暂时性的过度睡眠在正常人也可出现,常见于正常人几天几夜不睡觉后或不常有的体力劳累后。持续很多天的过度睡眠可能是心理疾病的一个症状,如严重焦虑或抑郁;催眠药过度使用;睡眠呼吸暂停而致的躯体缺氧及二氧化碳贮积或脑疾病。慢性的开始于年轻时的过度睡眠可能是发作性睡病的一个症状。
当近期突然发生过度睡眠时,医生应询问患者的心境,对近期发生事件的认识,及患者可能服用的任何药物。由于疾病也可能导致过度睡眠,因此应检查心、肺、肝;实验室检查有助于明确诊断。近期的过度睡眠用疾病或过度用药不好解释时应考虑可能由精神疾病(如抑郁)或神经系统问题(如脑炎、脑膜炎或颅内肿瘤)所致,神经检查应针对抑郁、记忆障碍或异常神经体征进行。对有神经系统损害体征的应进行CT或MRI检查,并将病员转至神经科医生处。
发作性睡病
发作性睡病是一种不常见的睡眠障碍,特征是反复的不可抑制的发生于清醒时间的发作性睡眠,可伴有猝倒、睡眠瘫痪及幻觉。
造成发作性睡病的原因目前尚不清楚,但常在家族中发生,提示有遗传倾向。虽然发作性睡病无严重医学后遗症,但它具有一定的威胁性且可增加发生意外的危险。
【症状】
症状通常开始于健康青少年或年轻成人并持续一生。患者可随时突发不可抑制的睡眠。偶有沉睡。但一入睡,很易唤醒。患者一天发作次数可多可少,每一次持续一小时或稍短。常在单调环境中发作,如枯燥的会议或长时间的高速公路驾驶。醒后病人觉得很清醒,但可能在几分钟后再次入睡。
突然的情感反应如愤怒、恐惧、欢喜、哭或惊奇,患者可能会出现短暂的瘫痪而无意识丧失(称为猝倒),丢掉手中所持之物或倒地。还可能出现睡眠瘫痪,当刚入睡或刚醒来时突然出现想动而不能动的感觉。这种经历是非常恐怖的。真性幻觉(即患者看到或听到不存在的事),可在睡眠开始时出现,偶尔会在醒时发生。幻觉类似于正常做梦,但更强一些。仅10%的发作性睡病患者会有上述全部症状;大多数仅有部分症状。
【诊断】
虽然诊断通常是基于症状,但相似的症状并非意味着一个人患有发作性睡病。猝倒、睡眠瘫痪及幻觉在少儿中常见,有时也见于健康成人。如果医生对诊断不肯定,应将病人送至睡眠研究实验室。EEG检查,即病人脑电活动的记录可显示病人入睡时出现REM-型睡眠节律,这是典型的发作性睡病节律。目前还未发现有任何脑的结构性改变,血检验亦未发现任何异常。
【治疗】
兴奋性药物,如肾上腺素、苯丙胺、右旋苯丙胺、盐酸哌醋甲酯,可能有助于缓解发作性睡病。药物的剂量需要调整以防止副作用如颤动、过度活动或体重减轻,因此一旦治疗开始,医生应密切监测病人。丙咪嗪,一种抗抑郁药通常有助于缓解猝倒。
睡眠呼吸暂停综合征
睡眠呼吸暂停综合征是一组严重的睡眠疾患,患者在睡眠中反复出现呼吸停止(无呼吸),持续时间足以引起血及脑中的氧量下降而二氧化碳含量增高。
睡眠呼吸暂停可以是梗阻性或中枢性的。梗阻性的是因喉部及上呼吸道阻塞所致。中枢性则因脑内呼吸中枢功能障碍所致。梗阻性睡眠呼吸暂停有时由于长时间的低氧和高二氧化碳血症降低了脑对异常反应的敏感性,在梗阻性基础上又可出现中枢性障碍。
梗阻性呼吸暂停常出现于肥胖男性,他们大多数以仰卧睡眠。女性少见。肥胖可能与身体器官老化及其他因素一起导致上呼吸道的狭窄。吸烟、过度饮酒及肺部疾病如肺气肿可增加出现梗阻性呼吸暂停的危险性。睡眠呼吸暂停的一个前置因素,气管及上气道狭窄,可能是遗传的,可影响家庭中多个成员。
【症状】
由于症状发生于睡眠中,因此必须由观察患者睡眠的人来描述。最常见的症状是伴随着发作性窒息性打鼾、闭气呼吸暂停及发作性的突醒。
在严重病例,患者有反复阵发的与睡眠相关的梗阻性闭气,白天黑夜都可出现,最终这些发作会影响白天的工作,增加并发症的危险性。长时间的严重性睡眠呼吸暂停可导致头痛,白天过度睡眠,脑力活动减慢,最后出现心力衰竭及肺功不全,肺部不能有效地供氧及清除二氧化碳。
【诊断】
在早期,睡眠呼吸暂停的诊断常靠与患者睡觉时的同伴提供的资料,他们常诉说患者在睡眠中大声打鼾、喘气声重,从睡眠中惊醒并伴有闭气,或严重的白天乏力。诊断的确定及严重性的评估最好在睡眠研究实验室进行,这些分析可帮助医生区分中枢性及梗阻性呼吸暂停。
【治疗】
对梗阻性睡眠呼吸暂停患者,治疗的第一步是戒烟,避免酗酒,减肥。严重打鼾者或睡眠中有闭气者应服用镇静剂、助睡药及其他镇定药。中枢性睡眠呼吸暂停的患者常在睡眠中使用人工呼吸装置。改变睡眠体位很重要,打鼾者应侧睡或脸向下睡。
如果这些简单措施不能去除睡眠呼吸暂停,可用一像氧气面罩那样通过鼻释放氧气与空气混合气的装置持续正压给氧,这种装置可保持气道开放以助节律性呼吸。除了饮酒者,多数人能很快适应这些装置。
很少会有严重患者需作气管切开,利用外科方式建立一种永久的颈部气道。有时可用其他外科手术来扩宽上呼吸道减轻症状。但是,这些极端措施一般很少需要,且通常需由专科医生进行。
深睡状态
深睡状态是指睡眠中出现一些鲜明的梦境及身体活动。
睡觉中出现无意识、大部分不能回忆的运动常发生于儿童,成人少见。在入睡前,几乎所有人都偶尔经历短暂的、单一的、不自主的躯体抽动。一些人还有睡眠瘫痪或短暂幻觉。在睡眠中,人们常有小腿抽筋;成年人会有咬牙,周期性活动及梦魇。梦游、夜惊及恶梦常见于儿童,癫痫性抽搐在任何年龄都会有。
不宁腿是在入睡前较常出现的一种疾病,特别在超过50岁的人。尤其在紧张时,不宁腿患者会觉得下肢有种模糊的不适感并伴有自发的、不可控的腿部运动。尽管现在原因还不清楚,但在患者中有1/3或更多的有家族史。服用苯二氮卓类可缓解病情。
夜惊指发作性惊恐,在此期间患者可出现惊叫,到处抽打、梦游。通常在非REM睡眠期间出现。用苯二氮卓类如安定治疗,可能有效。
恶梦是指鲜明的、恐怖的梦境,儿童及成人皆可出现,梦后常突然惊醒。恶梦常发生于REM睡眠,常于有压力期间、发烧时或过度劳累及饮酒后出现。无特殊治疗。
梦游(睡眠走动)多见于年长儿童及未成年人,以一种半意识状态走动而不自知。在梦游时一般不做梦--实际上,梦游时的脑活动虽然是异常的,仍提示更像清醒时,而不是睡眠时。梦游者可能会不停地含糊嘟哝,也可能会撞到障碍物上弄伤自己。大多数人对梦游情况无记忆。
实验室睡眠测试的2个例子有:全夜多导睡眠图和多项睡眠潜伏期测试。进行全夜多导睡眠图测试的患者在睡眠实验室过夜,带电极测量睡眠时相及其他生理参数。该测试可评估睡眠呼吸暂停或睡眠活动障碍。而多项睡眠潜伏期测试则要求患者白天在睡眠实验室间歇小憩,评估白天睡眠,尤其是发作性睡病。
对这种睡眠障碍无特殊治疗,但梦游者可很容易地被引导回床上。在卧室或邻近大厅点一盏灯可能会减少出现梦游的倾向。强行弄醒梦游者可能会激发愤怒反应,因此不推荐这样做。应将梦游者可能经过的通道上的障碍物或易碎物移开,较低的窗子应关上并锁住。
