第21章 心源性休克
心源性休克是指心搏出量减少而致的周围循环衰竭。心搏出量减少,或是由于心脏排血能力急剧下降;或是心室充盈突然受阻。因此,称之为“动力衰竭”(power failure)或者“泵衰竭”(pump failure)。临床上最多见的病因是急性的心肌梗死(因心肌坏死,收缩能力降低而致泵血障碍),其他原因有急性心肌炎、重症的急性瓣膜病、严重心律失常、心包填塞、心脏创伤、室中隔穿孔、乳头肌腱索断裂、张力性气胸、肺栓塞、巨大心房粘液瘤以及心脏手术等。
住院急性心肌梗死病人的最常见死亡原因之一是“泵衰竭”其中约15~20%并发心源性休克;心源性休克是重度“泵衰竭”的表现,在死于心源性休克的急性心肌梗死患者尸检中,左心室心肌坏死的范围至少为40%。这些患者绝大多数均有包括左冠状动脉前降支在内的三支冠状动脉病变。近20~30年来,由于血液动力学以及代谢方面监护的开展,大大地增加了对心源性休克的病理生理机制的认识。一些新治疗技术的发展,如辅助循环装置及心脏外科手术等,虽取得了一定的效果,但本病病死率未见明显下降,最低者仍超过50%,值得临床努力加以研究改进。本文将着重讨论急性心肌梗死并发休克的病因,病理生理及其处理的进展。
一、临床表现
急性心肌梗死并发心源性休克的临床主要表现为重要器官血流灌注量的降低。如病人仅仅出现低血压则不足以诊断心源性休克。原因是许多病人发病后,在短期内会发生严重的低血压(收缩压低于10.7kPa)。此种低血压可较顺利地得到恢复,因此只有当低血压伴有其他循环功能不良的临床体征时方可以为有休克综合征的存在。
(一)临床特征 概括心源性休克患者应有以下一些特征:①血压降低,收缩压低于12.0kPa(90mmHg)或者原有高血压者,其收缩压下降幅度超过4.0kPa(30mmHg);②心率增加、脉搏细弱;③面色苍白、肢体发凉、皮肤湿冷有汗;④有神志障碍;⑤尿量每小时少于20ml;⑥肺毛细血管楔压(PCWP)低于2.67kPa(20mmHg)、心脏指数(CI)低于2L/(min·m[SB]2[/SB]);⑦除外由于疼痛、缺氧、继发于血管迷走反应、心律失常、药物反应或低血容量血症等因素的影响。
(二)主要特征 急性心肌梗死病人出现第一心音减弱可认为有左心收缩力下降;当出现奔马律时,即可认为左心衰竭的早期衰竭现象;新出现的胸骨左缘响亮的收缩期杂音,提示有急性室间隔穿孔或乳头肌断裂所致急性二尖瓣返流,如杂音同时伴有震颤或出现房室传导阻滞,都支持室间隔穿孔的诊断。
(三)血液动力学的测定 心源性休克时,血液动力学的测定结果,表现为严重的左心室功能衰竭;心脏每搏作功降低,每搏血量减少,因而导致左心室舒张末压或充盈压上升,以及心排血量下降。此外,按一般规律,心输出量降低均会引起外周阻力的代偿性升高,心肌梗死病人中大部分心输出量的降低可由全身血管阻力的代偿性升高而得到代偿,血压不致明显下降。而在急性心肌梗死合并休克时,相当一部分病人的全身血管阻力(SVR)并没有预期的代偿性升高,而是处于正常或偏低的状态。因为心肌梗死时全身血管阻力受两种相反作用的影响。一种作用是心输出量降低,使主动脉弓和颈动脉窦的压力感受器的冲动减少,反射性地引起交感传出冲动增加,SVR升高。另一种作用是心室壁内的牵张感受器受牵引,拉长时反射性抑制交感中枢而使交感传出冲动减少,SVR降低,上述两种相反作用的力量对比决定着SVR的变化方向。因此,在急性心肌梗死休克时,SVR的变化很不一致,这不仅是因为心输出量降低的程度不同,而且还由于上述两种反射效应的相对强度不同所致。因此在急性心肌梗死合并及不合并休克时心脏指数(CI)、平均动脉压(MAP)、左室作功指数(LVWI)均有明显差异,而两者的SVR变化不完全一致,即多数表现增高,部分正常,少数则降低。心肌梗死休克时由于组织的血液灌注量减少,因而出现动脉血氧降低、高或低碳酸血症、代谢性酸中毒、血中乳酸盐增加等改变。
心肌梗死合并休克综合征可以在发病一开始即发生,但大多数是逐渐发生的。在急性心肌梗死出现后的数小时至2~3天内均可发生休克,且其危险性与过去是否曾发生过心肌梗死、高血压、充血性心力衰竭以及年龄是否超过60岁,有着密切的关系。此外,心脏增大、周围水肿和肺水肿的存在亦将使得死亡率增加;其中梗死面积大小和既往是否曾发生过心肌梗死是影响预后的重要因素。此与Alonso等的发现是相符合的。
(四)病程进展及监测 心源性休克病情进展甚快,一般在出现后24h内死亡,为此应严密观察病情和不断根据病人的血液动力学、呼吸以及代谢状态制订合理的治疗方案。当前大多数冠心病监护病房(CCU)所用的是视力观测心电图或检测心律失常的自动心率仪,其效率仅约为65%。
1.急性心肌梗死休克时,中心静脉压测定,由于种种原因,目前多数人已认识到它不再是左心室充盈压的可靠指标。1970年Swam—Ganz气囊漂浮导管用于临床后,通过肺动脉插管法测定肺毛细血管楔压,间断测定左心房和左心室的充盈压(或左心室舒张终末压),成为一种监护测定左心室功能简易和安全的方法。操作者可在病人床边经皮肤穿刺插入“漂浮”导管,导管甚至可留置1周。将导管顶端的气囊短暂注气,不致发生肺节段性缺血和肺梗死,却可反覆测定肺毛细血管楔压,并同时测得心排血量。测定肺毛细血管楔压或肺动脉舒张压对心源性休克的处理有以下重要意义。
(1)它是一种间接但可靠的估计左心室前负荷的方法,而前负荷则是决定心脏功能的一个主要因素。
(2)测定肺毛细血管压力。肺毛细血管压力是引起肺水肿的一个重要因素,当肺毛细血管楔压超过2.27kPa(17mmHg)时,即会有肺充血发生;超过3.33kPa(25mmHg)时出现肺泡性肺水肿。
(3)肺动脉舒张压、肺毛细血管楔压以及心排血管量等指标可作为鉴别心源性休克和血容量不足引起的低血压的重要依据。
(4)根据心排血量计算的各种指数,可用于估计病情预后,当心脏工作量大于3.0kg/m[SB]2[/SB]时,预后较佳,低于此数值者预后差。如心脏指数小于2.4L/(min·m[SB]2[/SB]),左室充盈压超过2.0kPa(15mmHg)者,病死率达50%;Afifi等认为心搏指数是估计预后的最可靠的单项血液动力学指标:若超过25ml/次者,预后佳,其可靠性为73%,如与动脉血乳酸浓度作为周围灌注不良的指标同时结合考虑,评价预后的正确性可增至88%。临床还可根据肺动脉楔压与血液渗透压计算出血浆胶体渗透压与静水压级差,用以预计发生肺水肿的可能性。当胶体渗透压减静水压级差降低至0.16±0.173kPa(1.2±1.3mmHg)时,X线检查可表现出肺水肿,如级差在正常范围内(平均为1.29±0.227kPa)即无肺水肿发生。
2.对于心源性休克患者,观察尿量的改变,对病情预后也是一项不可忽视的指标。有人分析指出,尿量超过60ml/min者,存活的可能性增大,其可靠性为50%。休克后的病人,如尿量维持在50ml/min者,预后较佳,可靠性为78%。所以对于心源性休克病人,为了保证测定尿量的准确性,应采用留置导尿管。
3.急性心肌梗死合并心源休克者常有低血氧发生,此可通过动脉血的常规气体分析测得。临床实践证实,动脉氧分压的降低往往早于肺水肿X线征象的出现,此为肺内存在分流的重要线索。
4.呼吸性酸中毒和碱中毒也是常伴随的临床表现,且可增加急性心肌梗死病人室上性和室性心律失常的发生率。为此需对病人常规进行血pH、二氧化碳以及重碳酸盐的监护测定。
5.对有血压低和周围血管收缩情况的严重心源性休克病人,常规气袖血压计测量血压不可靠,需采取动脉内插管测压,特别是在较大的动脉如股动脉,对初次测压和以后观察疗效均较可靠。有人认为初测的舒张压超过7.33kPa(55mmHg)者,其预后佳,可靠性为68%。如果同时用动脉内舒张压和动脉血乳酸浓度这两个指标来估计预后,则可靠性为80%。
二、发病机理
(一)心肌部分坏死致心输出量降低 缺血性损伤或细胞死亡所造成的大块心肌病变是导致急性心肌梗死心肌收缩力减退和引起休克的决定性因素。Alonso等观察了22例死于休克的急性心肌梗死患者,发现平均50%以上的左心室心肌丧失功能;与此对比,10例猝死但无休克者,只有25%以下的心肌丧失功能。证实了可收缩心肌量的显著减低是心肌梗死发生休克综合征的根本原因,并由此导致一系列病理生理变化。首先导致动脉压减低,从而使凭藉主动脉灌注压力的冠状动脉血流量减低,这又进一步损害心肌功能,并可扩大心肌梗死的范围,加上随之而来的心律失常和代谢性酸中毒,可促进上述结果的恶化(图21-1)。
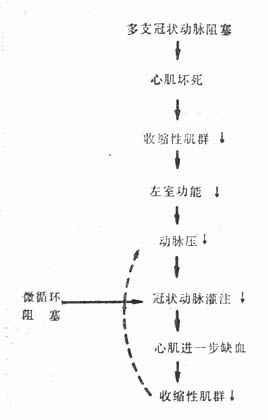
图21-1 冠状动脉阻塞引起心源性休克和进行性循环衰竭的恶性循环
由于急性心肌梗死合并心源性休克时,心搏出量急性下降,在静脉回流无变化的情况下,使心室内残余血量增加,心肌纤维伸展的强度增加。根据Frank-Starling机制,心肌纤维伸展增强,长度增加,可使心排血量相应增加。Ross等研究表明,心室充盈压在2.67kPa(20mmHg)范围内,心搏出量的上升与压力的上升相平行;急性心包伸展障碍和急性梗死区域的心肌僵硬,均影响心室舒张期进一步扩张和充盈。由于充盈压上升,使心肌,特别是心内膜下心肌的灌注进一步减少。心搏出量的下降,还可影响心肌的化学和压力感受器与主动脉弓和动动脉窦内压力感受器之间的关系,使之趋向于强烈的反调节。此过程称为交感肾上腺反应,其结果是强烈地刺激了肾上腺,并使节后交感神经末梢释放儿茶酚胺。所以在急性心肌梗死伴有心源性休克时,血中儿茶酚胺比无合并症者明显增高。交感肾上腺反应可以使尚有收缩能力的心肌纤维的收缩力增强,还使心率加快,两者均使心肌耗氧量增加。此外,这一反应还可刺激周围血管的α受体,使血管收缩,其作用主要是维持动脉血压,并保证足够的冠状动脉灌注。这一点有决定性的意义,因为灌注压如低于8.66~9.33kPa(65~70mmHg),冠状动脉血流将不成比例地急剧下降。如原有冠状动脉狭窄,灌注量进一步减低,心肌缺血更为严重,坏死区域继续扩大,心排血量更为降低,心室充盈压继续上升,影响心肌灌注,构成恶性循环(图21-2)。
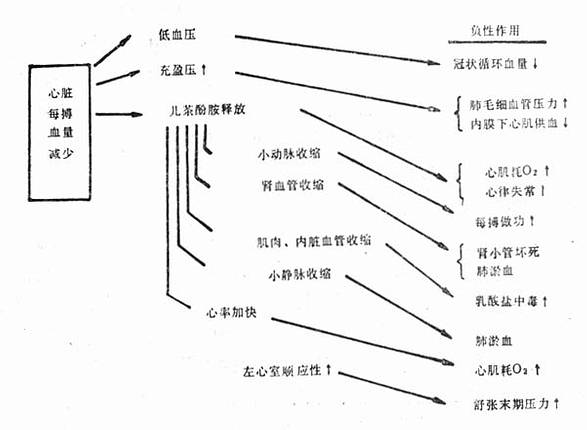
图21-2 心肌梗死合并休克的恶性循环
(二)心肌收缩运动不协调 梗死部位的心肌不仅本身不很好地收缩,且在梗死发生的早期,由于梗死的心肌尚保持一定的顺应性,在正常心肌收缩时,该部位被动地拉长,且向外膨出。这种不协调的心室收缩现象,严重影响了心脏作功,其作用犹如二尖瓣闭锁不全。继之梗死心肌变得僵硬,心脏收缩时梗死部位不再被拉长,但也不能起收缩作用,同样表现为心脏收缩期运动不协调,即未梗死部位的心肌必须增加舒张期长度以保持适当的心输出量。如果左室有大片心肌梗死,则剩余心肌即使最大限度地伸长也不能维持心输出量,每搏心输出量便明显降低。虽心率增加也不能使每分心输出量适应全身循环的需要。
(三)心肌抑制因子 Glenn等证实心源性休克以及其他休克过程中,血循环中存在一种心肌抑制因子(MDF)。MDF为一多肽类,胰腺因为缺血,其中的溶酶体便解体,酸性蛋白酶使内源性蛋白质分解,产生MDF。MDF可使心肌收缩力明显减弱,从而加重休克的进展。
(四)心肌自体抗原作用 近年来,有人提出起源坏死心肌的自体抗原,可能在急性心肌梗死休克的发生发展中起一定的作用。试验发现心肌梗死病人循环血液中存在自体抗原。梗死发生后6h自体抗原开始释放入血,并随时间的延长,其滴定度上升。如将心肌梗死的自体抗原静脉注入正常狗及致敏狗,可引起血压下降,心率增加。可见心肌自体抗原具有降压及心肌毒性作用,为此成为急性心肌梗死休克的附加发病因素。
(五)心律失常 正常心脏能适应较大范围的心率变化,缺血心脏的这种适应能力明显减弱。急性心肌梗死发生快速心律失常时使心肌耗氧量增加,进一步加重心肌缺氧,可引起严重的心输出量降低。发生慢性心律失常时,由于心脏贮备已经不足,心跳减慢本身即可成为心输出量降低的原因,或使已注降低的心输出量进一步减少。
(六)其他附加因素 虽然急性心肌梗死合并休克的基本发病环节是心肌部分坏死,导致心输出量的降低,但是血容量不足或恶心、呕吐、大量失水?
■[此处缺少一些内容]■
的速度静注5%葡萄糖200~300ml,每3min测定一次尿量、静脉压。如有效则尿量增加、静脉压暂时性上升。嗣后点滴液体速度则可依据尿量、静脉压、血压、肺部体征或肺毛细血管楔压、心排血量而定。肺毛细血管楔压,应控制在2.67~3.20kPa(20~24mmHg),静脉压的上升限于1.47~1.96kPa(15~20cmH[XB]2[/XB]O)左右,并结合临床肺水肿体征适当掌握输液量和速度。
(二)通气及纠正酸中毒 首先保持上呼吸道通畅,当意识不清时,因舌根容易下坠,去掉枕头,使前颈部伸展,经鼻导管供氧5~8L/min。意识不清或动脉血二氧化碳分压(PCO[XB]2[/XB])上升时,应做气管内插管,行辅助呼吸。当患者PCO[XB]2[/XB]在6.13kPa(46mmHg)以上,pH7.35以下时,需采用人工呼吸机通气。另一方面,由于休克引起PCO[XB]2[/XB]降低和呼吸肌过度活动,也可以用呼吸机加以抑制。对于肺水肿病人,采用呼吸机正压呼吸,有减轻和防止肺水肿的作用。
静注碳酸氢钠(5%或8.4%),可以纠正组织低氧引起的酸中毒,剂量可按下列公式计算。
体重(kg)×0.2×BE=mmolNaHCO[XB]3[/XB](8.4%)
开始给药可按计算所得的半量,以后根据血气分析的结果决定用药剂量。
(三)药物治疗
1.儿茶酚胺类 常用药物有去甲肾上腺素、肾上腺素、异丙肾上腺素、多巴胺、多巴酚丁胺等。在低血压的情况下,肾上腺素可以提高血压和心脏指数。当血压较高时,肾上腺素不能使心肌灌注量再增加,反而使心脏指数下降,故肾上腺素仅能短期应用,待血流动力学稳定后,尽快改用较弱的升压药。但也有人认为肾上腺素可使冠状动脉狭窄段后的血供区血流量相对降低,所以不适用于急性心肌梗死后心源性休克的治疗。心源性休克时,应用低浓度(0.03~0.15mg/kg·min)去甲肾上腺素,可通过提高心肌血流量而改善心肌供氧。异丙肾上腺素虽可提高心排血量,但由于扩血管作用降低血压,而使心肌氧供减少。多巴胺是去甲肾上腺素的前体,具有正性心力作用,用药后心率增加不明显。对不同的血管其作用与药物浓度有关,2~4(~8)μg/(kg·min)时对肾脏和内脏血管有扩张作用,引起肾血流量增加,尿量增加。因此适合于明显的心动过速和末梢循环阻力低下的休克患者,有时往往与异丙肾上腺素并用。用量从1μg/(kg·min)开始,逐渐可增加到15μg/(kg·min)。多巴酚丁胺(Dobutamin)是最近新发现的儿茶酚胺类药物,有与多巴胺相似的正性心力作用,有轻微的增加心率和收缩血管的作用,用药后可使心脏指数提高,升压作用却很弱。本药静脉点滴,治疗量为5~10μg/(kg·min)。
2.强心甙 在心源性休克时除特殊情况不应使用,因为洋地黄不能增加心源性休克时的心排血量,却可引起周围血管总阻力增加,反而减少心搏出量。还可诱发心律失常,因此只有在伴发快速性心律失常时方考虑应用。
3.其他药物 高血糖素、皮质激素、极化液对心源性休克均有其有利的一面,但其疗效不确切。血管扩张剂对急性二尖瓣返流和室间隔穿孔时的血流动力学障碍有调整作用。对于急性心肌梗死合并心源性休克者,有选择地给于抗凝治疗,可防止发展为消耗性凝血病,降低血栓栓塞并发症的发生率,预防左心室内腔梗死部位的附壁血栓形成,并可防止冠状动脉内的血栓增大。肝素常用量为3万~4万u/24h。此外,对于早期急性心肌梗死病人,冠状动脉内或周身采用溶血栓治疗,可使缺血心肌的血供恢复,从而改善心室功能与消除心源性休克的发生。因为冠状动脉闭塞后至形成心肌坏死尚需一段时间;目前认为在动脉闭塞后3~6h内,如能通过系统的或冠状动脉内溶血栓治疗,或是利用机械方法,使血管再通,恢复心肌血液供应,则至少有一部分心肌不致发展到坏死的程度。
(四)辅助循环 主要是指应用主动脉内气囊反搏(intra-aorticballonpumping,IABP)。IABP对心源性休克的治疗效果意见不一致,存活率为11%~70%,这和适应证的选择、使用时机,以及是否同时采取外科治疗措施有关。IABP是把前端带气囊的导管从股动脉插到锁骨下动脉,向气囊扩张,使舒张期主动脉压上升;于收缩期气囊收缩,则主动脉压减小(图21-3)。此法对心脏有如下四个优点:①由于收缩期压力减小,使心工作量减少;②心肌耗氧量减少;③由于舒张压力上升,使冠状动脉血量增加;④保持平均动脉压。
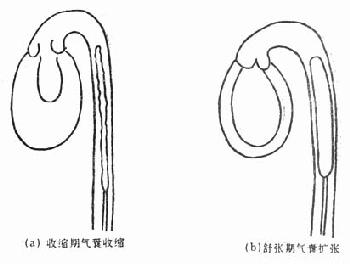
图21-3 气囊反搏示意图
总之,使用IABP者,存活率要比单纯药物治疗者高。所以,只要患者没有明显禁忌证(如主动脉瓣关闭不全,盆腔动脉栓塞性病变),且有可能接受手术治疗者,应采用IABP治疗。
(五)外科治疗 急性心肌梗死并发室间隔穿孔或乳头肌断裂而致急性二尖瓣返流者,半数以上的病人将发生心源性休克。对于这种病人如先经药物和主动脉内气囊反搏治疗,待病情稳定后3~6周再行选择性手术,可大大降低病死率。急性心肌梗死心源性休克,经保守治疗病情稳定12h后,作冠状动脉搭桥手术,其病死率也明显低于保守治疗者。
