第三节 眼球穿孔伤
眼球穿孔伤以敲击金属飞溅出的碎屑击入眼内最常见,伤者多是青壮年工人;刀、针、剪刺伤眼球亦常发生,多见于儿童和生活事件。战时或训练中可因爆炸的碎小弹片致伤。穿孔伤的后果和功能恢复主要决于损伤的严重程度,其次为治疗是否及时、适当,以及有否严重并发症。
一、临床表现
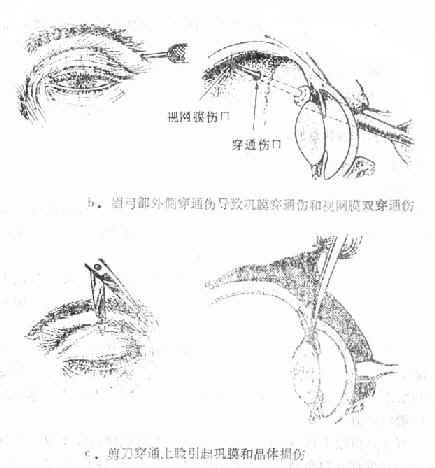
通常找穿孔部位,将眼球穿孔伤分为角膜穿孔伤、角巩膜穿孔伤和巩膜穿孔伤三类。每种可因致伤物的大小、形态、性质、穿入眼球的深度和部位造成多种组织损伤(图15-13)。
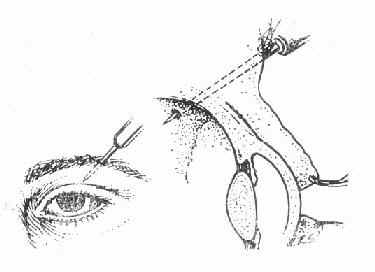
图15-3 a.眉弓部穿透伤引起巩膜和视网膜穿透伤
1.角膜穿孔伤常见,伤口位于角膜,伤后遗留角膜白斑。伤口较小时,常自行闭合,检查仅见点状混浊或白色条纹。大的伤口常伴有虹膜脱出、嵌顿,前房变浅,此时可有明显的眼痛、流泪等刺激症。致伤物刺入较深可引起晶体囊穿孔或破裂,出现局限的晶体混浊,甚至晶体破裂,晶体物质嵌顿于伤口或脱出。
2、角巩膜穿孔伤 伤口累及角膜和巩膜,可引起虹膜睫状体、晶体和玻璃体的损伤、脱出及眼内出血,伴有明显的眼痛和刺激症。
3.巩膜穿孔伤 较少见。较小的巩膜伤口容易忽略,穿孔处可能仅见结膜下出血。大的伤口常伴有脉络膜、玻璃体和视网膜损伤及玻璃体积血。损伤黄斑部会造成永久性中心视力丧失。
二、治疗
眼球穿孔伤是眼科急诊病种,治疗原则是手术缝合以恢复眼球的完整性,防治感染和并发症。
1.伤口处理 小于2~3mm的整齐角膜伤口,无眼内组织嵌顿,前房存在,前房存在,可不缝合。大于3mm以上时,应争取在显微手术条件下仔细缝合。点散瞳剂及抗生素眼液,包扎伤眼。对合并组织顿嵌的伤口,如果脱出的虹膜组织无明显污染,脱出时间短(一般在24小时之内),可用抗生素溶液冲洗后送还眼内。污染严重可予剪除、脱出的睫状体应予复位。若睫状体破裂需要切除,应先在周围电凝,然后做切除,对脱出的晶体和玻璃体可做切除。晶体混浊时,若晶体完整,可根据视力或眼后节 手术处理需要择期做白内障手术;若晶体破裂,可先游离、缝合角膜伤口,然后在角膜缘作切口吸出晶体物质,以避免晶体囊嵌顿于角膜伤口,影响角膜愈合。
2.防治感染常规给抗破伤风血清,全身应用抗生素。手术修复后,应在结膜下注射抗生素,常用庆大霉素2万单位,及地塞米松2.5mg。并用散瞳药。
三、眼球穿孔伤的几种并发症及处理
1.外伤性虹膜睫状体炎 按一般虹膜睫状体炎处理。
2.合并球内异物 见下节 。
3.感染性眼内炎可由化脓菌或其他致病微生物引起。表现为伤后1~3天,眼痛、头痛剧烈、剌激症明显,视力严重下降,甚至无光感。球结膜高度水肿、充血,角膜混浊,房水混浊或前房积脓、玻璃体雪球样混浊或脓肿形成。
治疗:应充分散瞳,局部和全身应用大剂量抗生素和皮质类固醇。玻璃体内注药是提供有效药物浓度的可靠方法、一般可注入庆大霉素400ug,地塞米松800ug。同时可抽取房水及玻璃体液作细菌培养和药敏试验。有条件时可做玻璃体切割及注药。
4.交感性眼炎 是指一眼发生穿孔伤后,双眼相继出现的慢性肉芽肿性葡萄膜炎。发病率较低。内眼手术、眼内黑色素瘤等也偶有发生。一般认为,本病是一种迟发的自家免疫性疾病,主要和细胸免疫有关。抗原成分可能来源于视网膜色素上皮或感光细胞外节 。感染可能参与抗原的激活,但尚未肯定。
临床表现 首先,伤眼(称诱发眼)的慢性葡萄膜炎症状持续不退,并逐渐加重,出现kp,瞳孔缘可有小珍珠样灰白色结节 。一般经过2周~2个月的潜伏期,另一眼(称交感眼)突然出现类似的葡萄膜炎,视力急剧下降。眼底可出现黄白色点状渗出,多位于周边部(称Dalen-Fuchs结节 )。交感性眼炎病程长,反复发作。治疗不当或病情不能控制时,可出现继发性青光眼、视网膜脱离等并发症。
治疗 伤后尽早关闭切口、处理嵌顿的葡萄膜组织,预防感染,可能对预防本病有一定作用。一旦发现本病,应按葡萄膜炎的治疗方法处理,全身和局部应用大剂量皮质类固醇。对不显效的病例可选用免疫抑制剂。激素的应用需要长达半年以上。近年相当多的病例经治疗已可恢复一定的视力。
5.外伤性增殖性玻璃体视网膜病变 可试行玻璃体手术处理,以挽救视力。
