第一节 概述
肠内容物不能顺利通过肠道,称为肠梗阻。肠梗阻是外科常见的急腹症之一,诊断困难,发展快、病情重,常需急症处置。仅次于急性阑尾炎,胆道疾病,占第三位。病情严重的绞窄性肠梗阻的死亡率仍达10%左右。
一、分类
(一)按发病原因
1.机械性肠梗阻:最常见,凡由于种种原因引起的肠腔变狭小,因而使肠内容通过障碍。①肠壁病变,如先天性肠道闭锁、狭窄、肿瘤、套叠、炎症等。②肠管受压、如粘连带、肠管扭转、嵌顿疝、肿瘤压迫等。③肠腔堵塞,如蛔虫团、粪块、胆石、异物等。
2.动力性肠梗阻:凡由于神经抑制或毒素刺激导致肠壁肌肉运动紊乱,致使肠内容物不能运行,分为麻痹性和痉挛性两类。麻痹性多见,麻痹性是肠管失去蠕动功能,可以发生在急性弥漫性腹膜炎、腹部大手术后,腹膜后血肿、腹部创伤。痉挛性是由于肠壁肌肉过度、持续收缩所致,比较少见,如慢性铅中毒,急性肠炎等可以见到。
3.血运性肠梗阻:肠系膜血管发生血栓或栓塞,引起肠管血液循环障碍,导致肠麻痹,失去蠕动功能,肠内容物不能运行。
(二)按局部病变奖肠梗阻分为单纯性与绞窄性,如肠壁血运正常,仅内容物不能通过,称为单纯性肠梗阻,而伴有肠壁血运障碍的肠梗阻,如肠扭转、肠套叠等常常合并肠系膜血管受压称为绞窄性肠梗阻,后者如不及时解除、将迅速导致肠壁坏死、穿孔、进而造成严重的腹腔感染,全身中毒、可发生中毒性休克,死亡率相当高。
(三)按梗阻部位可分为高位肠梗阻、低位小肠梗阻和结肠梗阻。如果一段肠袢两端均受压造成梗阻又称之为闭袢型肠梗阻,结肠梗阻由于回盲瓣的存在也可称为闭袢型肠梗阻。这类梗阻肠腔内容物不能上下运行,造成肠腔高度膨胀,肠壁薄、张力大,容易发生肠壁坏死、穿孔。因此,闭袢型肠梗阻需紧急处理。
(四)按梗阻程度、分为部分性与完全性肠梗阻。
(五)按发病缓急、分为慢性与急性肠梗阻。
肠梗阻的分类为了便于对疾病的了解和治疗上的需要,肠梗阻是处在不断地发展之中,在一定条件下可以转化。肠梗阻不能得到及时适当的处理,病情可迅速发展、加重、单纯性可变为绞窄性,不完全可变成完全性,机械性可变为麻痹性。(图2-54)
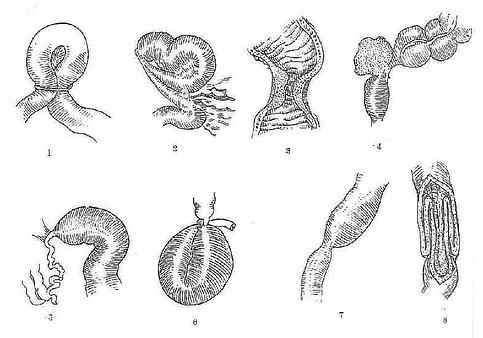
图2-54机械性肠梗阻原因
1.腹外疝2.肠粘连和束带 3.肠腔内肿瘤 4.肠外肿瘤压迫5.先天性肠狭窄或闭锁 6 .肠扭转 7.肠狭窄 8.肠套迭
二、病理生理
肠梗阻主要病理生理变化有肠膨胀和肠坏死,体液丧失和电解质紊乱,感染和毒素吸收三大方面。
(一)肠腔膨胀、积气积液:肠梗阻后梗阻以上的肠腔内积聚了大量的气体和体液,这时肠内压增高,使肠管扩张,腹部膨胀。
肠管内的气体70%是咽下的,30%是由血液弥散和肠腔内容物腐败、发酵而产生的气体。积聚的液体主要是消化液,如胆汁、胰液、胃液、肠液等。肠梗阻时,一方面因肠壁静脉受压,消化液吸收减少,另一方面肠内压增高可以刺激肠粘膜,促使腺体分泌更多的消化液,此外,肠内压增高压迫肠壁静脉使其回流受到障碍,加上缺氧使毛细血管通透性增高,大量液体渗入腹腔和肠腔。进而腹胀使腹压上升,膈肌升高,腹式呼吸减弱,影响下腔静脉回流,导致呼吸、循环功能障碍。
(二)体液丧失、水电解质紊乱,进而酸碱失衡。
胃肠道的分泌液每日约为8000ml,在正常情况下绝大部分被再吸收。急性肠梗阻病人,由于不能进食及频繁呕吐,大量丢失胃肠道液,使水分及电解质大量丢失,尤以高位肠梗阻为甚。低位肠梗阻时,则这些液体不能被吸收而潴留在肠腔内,等于丢失体外。另处,肠管过度膨胀,影响肠壁静脉回流,使肠壁水肿和血浆向肠壁、肠腔和腹腔渗出。如有肠绞窄存在,更丢失大量液体。这些变化可以造成严重的缺水,并导致血容量减少和血液浓缩,以及酸碱平衡失调。但其变化也因梗阻部位的不同而有差别。如为十二指肠第一段梗阻,可因丢失大量氯离子和酸性胃液而产生碱中毒。一般小肠梗阻,丧失的体液多为碱性或中性,钠、钾离子的丢失较氯离子为多,以及在低血容量和缺氧情况下酸性代谢物剧增,加之缺水,少尿所造成的肾排H[SB]+[/SB]和再吸收NaHCO[XB]3[/XB]受阻,可引起严重的代谢性酸中毒。严重的缺钾可加重肠膨胀,并可引起肌肉无力和心律失常。特别是当酸中毒纠正后,钾向细胞内转移,加之尿多、排钾,更易突然出现低钾血症。
(三)感染和毒血症:梗阻以上的肠液因在肠腔停滞过久,发酵,加上肠腔内细菌数量显著增多,腐败作用加强,生成许多毒性产物。肠管极度膨胀,尤其肠管绞窄时,肠管失去活力,毒素和细菌可通过肠壁到腹腔内,引起腹膜炎,又可通过腹膜吸收,进入血液,产生严重的毒血症甚至发生中毒性休克。总之,肠梗阻的病理生理变化程度随着梗阻的性质、部位而有所差异,如单纯性肠梗阻,以体液丧失和肠膨胀为主;绞窄性肠梗阻和单纯性肠梗阻晚期,以肠坏死、感染和中毒为主,但严重的肠梗阻都因严重的缺水、血液浓缩、血容量减少、电解质紊乱、酸碱平衡失调、细菌感染、毒血症等,可引起严重休克。当肠坏死、穿孔,发生腹膜炎时,全身中毒尤为严重。最后可因急性肾功能及循环、呼吸功能衰竭而死亡。见(图2-55)
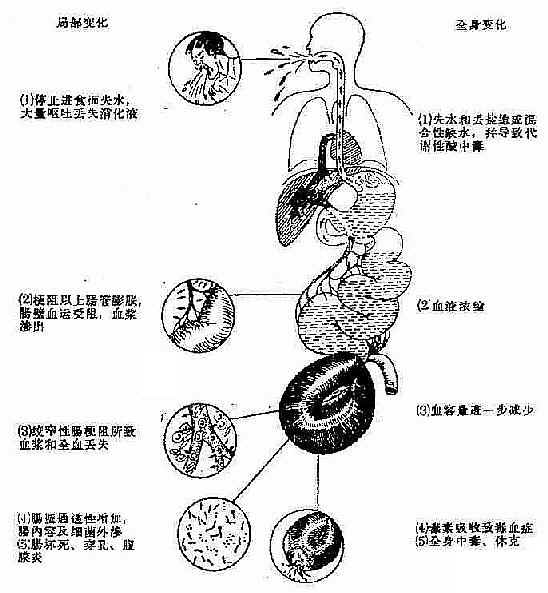
图2-55 肠梗阻局部和全身变化示意图
三、临床表现
肠梗阻的主要临床表现是腹痛、呕吐、腹胀,无大便和无肛门排气。这些症状的出现和梗阻发生的急缓、部位的高低、肠腔堵塞的程度有密切关系。
(一)腹痛:单纯性机械性肠梗阻一般为阵发性剧烈绞痛,由于梗阻以上部位的肠管强烈蠕动所致。这类疼痛可有以下特点:①波浪式的由轻而重,然后又减轻,经过一平静期而再次发作。②腹痛发作时可感有气体下降,到某一部位时突然停止,此时腹痛最为剧烈,然后有暂时缓解。③腹痛发作时可出现肠型或肠蠕动,病人自觉似有包块移动。④腹痛时可听到肠鸣音亢进,有时病人自己可以听到。
绞窄性肠梗阻由于有肠管缺血和肠系膜的嵌闭,腹痛往往为持续性腹痛伴有阵发性加重,疼痛也较剧烈。有时肠系膜发生严重绞窄,可引起持续性剧烈腹痛,除腹痛外其他体征都不明显,可以造成诊断上的困难。
麻痹性肠梗阻腹痛往往不明显,阵发性绞痛尤为少见。结肠梗阻除非有绞窄,腹痛不如小肠梗阻时明显,一般为胀痛。
(二)呕吐:呕吐在梗阻后很快即可发生,在早期为反射性的,呕吐物为食物或胃液。然后即进入一段静止期,再发呕吐时间视梗阻部位而定,如为高位小肠梗阻,静止期短,呕吐较频繁,呕吐物为胃液、十二指肠液和胆汁。如为低位小肠梗阻,静止期可维持1~2天始再呕吐,呕吐物为带臭味的粪样物。如为绞窄性梗阻,呕吐物可呈棕褐色或血性。结肠梗阻时呕吐少见。
(三)腹胀:腹胀一般在梗阻发生一段时间以后开始出现。腹胀程度与梗阻部位有关,高位小肠梗阻时腹胀不明显,低位梗阻则表现为全腹膨胀,常伴有肠型。麻痹性肠梗阻时全腹膨胀显著,但不伴有肠型。闭袢型肠梗阻可以出现局部膨胀,叩诊鼓音。结肠梗阻因回盲瓣关闭可以显示腹部高度膨胀而且往往不对称。
(四)排便排气停止:在完全性梗阻发生后排便排气即停止。在早期由于肠蠕动增加,梗阻以下部位残留的气体和粪便仍可排出,所以早期少量的排气排便不能排除肠梗阻的诊断。在某些绞窄性肠梗阻如肠套叠、肠系膜血管栓塞或血栓形成,可自肛门排出血性液体或果酱样便。
(五)体征:早期单纯性肠梗阻病员,全身情况无明显变化,后因呕吐,水、电解质紊乱,可出现脉搏细速、血压下降、面色苍白、眼球凹陷、皮肤弹性减退,四肢发凉等中毒和休克征象,尤其绞窄性肠梗阻更为严重。
腹部体征:机械性肠梗阻常可见肠型和蠕动波。肠扭转时腹胀多不对称。麻痹性肠梗阻腹胀均匀;单纯性肠梗阻肠管膨胀,有轻度压痛。绞窄性肠梗阻,可有固定压痛和肌紧张,少数病员可触及包块。蛔虫性肠梗阻常在腹部中部触及条索状团块;当腹腔有渗液时,可出现移动性浊音;绞痛发作时,肠鸣音亢进。有气过水声、金属音。肠梗阻并发肠坏死、穿孔时出现腹膜刺激征。麻痹性肠梗阻时,则肠鸣音减弱或消失。
低位梗阻时直肠指检如触及肿块,可能为直肠肿瘤,极度发展的肠套叠的套头或肠腔外的肿瘤。
(六)X线检查:腹部X线平片检查对诊断有帮助,摄片时最好取直立位,如体弱不能直立可取左侧卧位。在梗阻发生4~6小时后即可出现变化,可见到有充气的小肠肠袢,而结肠内气体减少或消失。空肠粘膜的环状皱壁在空肠充气时呈“鱼骨刺”样。较晚期时小肠肠袢内有多个液面出现,典型的呈阶梯状。(图2-56)

(1)(2)
图2-56急性肠梗阻X线象示意图
(1)立位 (2) 平卧位
(七)化验检查:肠梗阻由于失水、血液浓缩,白细胞计数,血红蛋白、红细胞压积均有增高,尿比重也增多,晚期由于出现代谢性酸中毒,血pH值及二氧化碳结合力下降,严重的呕吐出现低K[SB]+[/SB]。
四、诊断
腹部阵发性绞痛、呕吐、腹胀、停止排便、排气、肠型、肠鸣音亢进、气过水声是诊断肠梗阻的依据。最后,X线检查可以证实临床诊断。因此,详细地询问病史发展过程,系统地体格检查极为重要。但必须指出,在某些病例中这些典型症状不可能完全表现出来。甚至,有可能与其他一些疾病混淆,如急性坏死性胰腺炎、输尿管结石、卵巢囊肿蒂扭转等。因此,准确地诊断对肠梗阻十分重要。
在诊断中必须明确以下几个问题:
(一)是否有肠梗阻存在 根据腹痛、呕吐、腹胀、肛门停止排便和排气,以及肠鸣音变化与X线检查,肠梗阻的诊断一般不难。但在临床上仍有将内科疾病(急性胃肠炎、暴发性食物中毒、心绞痛、过敏性紫瘢等)当成机械性肠梗阻而施行手术导致病人死亡者,须加注意。
(二)是机械性梗阻还是麻痹性梗阻 前者多须手术, 后者常不必手术,故鉴别十分重要。诊断机械性肠梗阻的主要依据是,阵发性腹痛,伴有肠鸣音亢进,腹部透视见扩大的肠腔内有液平面;诊断麻痹性肠梗阻的主要依据是:持续性腹胀痛、肠鸣音消失、多有原发病因存在,X线检查见全部小肠和结肠都均匀胀气。但要注意以下两种情况:一种是机械性梗阻没有经过合理处理,梗阻上段的肠管肌肉过度扩张,终至麻痹,因而临床表现为腹痛渐渐减轻腹胀则有增加,肠鸣音减弱或消失;另一种是梗阻上段肠管坏死穿孔,阵发性的腹痛可能因此减轻,其形成的腹膜炎也会引起继发性的肠麻痹,掩盖了原先的机械肠梗阻。继发于机械性肠梗阻的肠麻痹和原发的麻痹性肠梗阻的鉴别,主要靠详细询问病史,如果病人发病之初有阵发性腹绞痛,并自觉腹内有很响的肠鸣音,以后腹痛转为持续性胀痛、腹内响声随之消失,就可诊断为继发于机械性肠梗阻的肠麻痹。
(三)是单纯性梗阻还是绞窄性梗阻 两者鉴别的重要性在于,绞窄性肠梗阻预后严重,必须手术治疗,而单纯性肠梗阻则可先用非手术治疗。有下列临床表现者应怀疑为绞窄性肠梗阻:①腹痛剧烈,发作急骤,在阵发性疼痛间歇期,仍有持续性腹痛;②病程早期即出现休克,并逐渐加重,或经抗休克治疗后,改善不显著;③腹膜刺激征明显,体温、脉搏和白细胞计数在观察下有升高趋势;④呕吐出或自肛门排出血性液体,或腹腔穿刺吸出血性液体;⑤腹胀不对称,腹部可触及压痛的肠袢。通常根据上述特点,绞窄性肠梗阻与单纯性肠梗阻的鉴别没有多大困难,但有时也有肠绞窄而临床表现不突出,以致未能及时手术,造成肠坏死、腹膜炎者,此种情况最常见于粘连索带引起的肠壁切压坏死,以及仅有肠壁部分绞窄的Richter氏嵌顿性疝,因此单纯性肠梗阻经短时间非手术治疗,腹痛仍不减轻者,应考虑施行剖腹探查术。
(四)是小肠梗阻还是结肠梗阻 因为结肠梗阻可能为闭袢性,治疗上胃肠减压效果多不满意,需尽早手术,故鉴别甚为重要。高位小肠梗阻,呕吐出现较早而频繁,水、电解质与酸硷平衡失调严重,腹胀不明显;低位小肠梗阻,呕吐出现晚,一次呕吐量大,常有粪臭味,腹胀明显。结肠梗阻的特点是,腹痛常不显著,腹胀较早出现并位于腹周围,呕吐发生很迟,X线检查结肠内胀气明显,且在梗阻处突然中止,钡灌肠可见梗阻部位。
(五)是部分性还是完全性肠梗阻 部分性梗阻者,病情发展较慢,有排便、排气;完全性梗阻,病情发展快而重,多无排便、排气。
(六)梗阻的原因是什么 有时难以确定,应根据年龄、病史、症状、体征、辅助检查等综合分析。新生儿肠梗阻,多为先天性肠道畸形所致;2岁以下幼儿,肠套迭常是梗阻原因;儿童有排虫史、腹部可摸到条索状团块者,应考虑为蛔虫性肠梗阻;青年人在剧烈运动后诱发的绞窄性肠梗阻,可能是小肠扭转;老年人的单纯性梗阻,以结肠癌或粪块堵塞多见。此外,应详细检查疝的好发部位,看有无嵌顿性疝;曾有手术、外伤或腹腔感染史者,多为粘连性肠梗阻所引起;有心脏病,应考虑肠系膜血管栓塞。
五、预防
依据肠梗阻发生的原因,有针对性采取某些预防措施,可有效地防止、减少肠梗阻的发生。
1.对患有腹壁疝的病人,应予以及时治疗,避免因嵌顿、绞窄造成肠梗阻。
2.加强卫生宣传、教育,养成良好的卫生习惯。预防和治疗肠蛔虫病。
3.腹部大手术后及腹膜炎病员应很好地胃肠减压,手术操作要以柔,尽力减轻或避免腹腔感染。
4.早期发现和治疗肠道肿瘤。
5.腹部手术后早期活动。
六、治疗
肠梗阻的治疗原则纠正因肠梗阻所引起的全身生理紊乱、解除梗阻。其中:胃肠减压、补充水、电解质、纠正酸中毒、输血、抗感染、抗休克是治疗肠梗阻的基本方法,也是提高疗效和保证手术安全的重要措施。
(一)基础治疗
1.纠正水、电解质紊乱和酸碱失衡:不论采用手术和非手术治疗,纠正水、电解质紊乱和酸碱失衡是极重要的措施。最常用的是静脉输注葡萄糖液、等渗盐水;如梗阻已存在数日,也需补钾,对高位小肠梗阻以及呕吐频繁的病人尤为重要。但输液所需容量和种类须根据呕吐情况、缺水体征、血液浓缩程度、尿排出量和比重,并结合血清钾、钠、氯和二氧化碳结合力监测结果而定。单纯性肠梗阻,特别是早期,上述生理紊乱较易纠正。而在单纯性肠梗阻晚期和绞窄性肠梗阻,尚须输给血浆、全血或血浆代用品,以补偿丧失至肠腔或腹腔内的血浆和血液。
2.胃肠减压:是治疗肠梗阻的重要方法之一。通过胃肠减压,吸出胃肠道内的气体和液体,可以减轻腹胀,降低肠腔内压力,减少肠腔内的细菌和毒素,改善肠壁血循环,有利于改善局部病变和全身情况。
胃肠减压一般采用较短的单腔胃管。但对低位肠梗阻,可应用较长的双腔M-A管,其下端带有可注气的薄膜囊,借肠蠕动推动气囊将导管带至梗阻部位,减压效果较好。
3.防治感染和毒血症:应用抗生素对于防治细菌感染,从而减少毒素的产生都有一定作用。一般单纯性肠梗阻可不应用,但对单纯性肠梗阻晚期,特别是绞窄性肠梗阻以及手术治疗的病人,应该使用。
此外,还可应用镇静剂、解痉剂等一般对症治疗,止痛剂的应用则遵循急腹症治疗的原则。
(二)解除梗阻 可分手术治疗和非手术治疗两大类。
1.手术治疗:各种类型的绞窄性肠梗阻、肿瘤及先天性肠道畸形引起的肠梗阻,以及非手术治疗无效的病人,适应手术治疗。由于急性肠梗阻病人的全身情况常较严重,所以手术的原则和目的是:在最短手术时间内,以最简单的方法解除梗阻和恢复肠腔的通畅。具体手术方法要根据梗阻的病因、性质、部位及全身情况而定。
(1)小肠梗阻:对单纯性小肠梗阻,一般应急取直接解除梗阻的原因,如松解粘连、切除狭窄肠段等,如不可能,则可将梗阻近、远侧肠袢做侧侧吻合手术,以恢复肠腔的通畅。对病人一般情况极差或局部病变不能切除的低位梗阻,可行肠造瘘术,暂时解除梗阻。高位梗阻如作肠造瘘可造成大量液体及电解质丢失,所以不应采用。
对绞窄性小肠梗阻,应争取在肠坏死以前解除梗阻,恢复肠管血液循环。正确判断肠管的生机十分重要,如在解除梗阻原因后有下列表现。则说明肠管已无生机:
①肠壁已呈暗黑色或紫黑色;
②肠壁已失去张力和蠕动能力,肠管呈麻痹,扩大、对刺激无收缩反应;
③相应的肠系膜终末小动脉无搏动。
如有可疑,可用等渗盐水纱布热敷,或用0.5%普鲁卡因溶液作肠系膜根部封闭等。倘若观察10~30分钟,仍无好转,说明肠已坏死,应作肠切除术。
(2)急性结肠梗阻:由于回盲瓣的作用,结肠完全性梗阻时多形成闭袢性梗阻,肠腔内压远较小肠梗阻时为高,结肠的血液供应也不如小肠丰富,容易引起肠壁血运障碍,且结肠内细菌多,所以一期肠切除吻合,常不易顺利愈合。因此,对单纯性结肠梗阻,一般采用梗阻近侧(盲肠或横结肠)造瘘,以解除梗阻。如已有肠坏死,则宜切除坏死肠段并将断端外置作造瘘术,等以后二期手术再解决结肠病变。
2.非手术治疗: 是每一个肠梗阻病人必须首先采用的方法,部分单纯性肠梗阻病人,常可采用此法使症状完全解除而免于手术,对需要手术的病员,此法也是手术前必不可少的治疗措施,除禁饮食、胃肠减压,纠正水、电解质紊乱、酸碱平衡失调外,还可采用如下方法:
(1)中医中药:
①针灸疗法:麻痹性肠梗阻常用:
主穴:合谷、天枢、足三里。
配穴:大肠俞、大横。
如呕吐较重者,可加上脘、下脘、曲池等穴位。
②生油疗法:常用于治疗蛔虫性、粘连性和粪块阻塞性肠梗阻病人,用菜油或花生油60~100毫升,每日一次,口服或经胃管注入。
③中药治疗:肠梗阻的治疗应以通里攻下为主,辅以理气开郁及活血化瘀等法。常用方剂有复方大承气汤、甘遂通结汤、肠粘连松解汤和温脾汤等。
(2)在采用非手术疗法的过程中,需严密观察病情变化。如病人病情不见好转或继续恶化,应及时修改治疗方案,以免丧失手术时机而影响预后,如病人症状有所改善出现排便排气也要分析是真象还是假象,防止在病情判断上发生错误。下列指标可作为判断梗阻解除的参考条件:自觉腹痛明显减轻或基本消失;出现通畅的排便排气,大便变稀,排便时有多量气体同时排出;排便排气后,腹胀明显减轻或基本消失;高调肠鸣音消失;腹部X线平片显示液平面消失,小肠内气体减少,大量气体进入结肠。
