第二节 体液代谢的失调
人体每日摄入水和各种电解质的量可有较大变动,但每日的排出量也随着变动,使水和电解质在人体内经常保持着动态平衡。这种水和电解质在人体内经常不断地变动和维持平衡,主要是通过机体的内在调节能力而完成的。如果这种调节功能疾病、创伤等各种因素的影响而受到破坏,水和电解质的紊乱便会形成,体液平衡失调可以表现为容量失调、浓度失调或成分失调。容量失调是指体液量的等渗性减少或增加,仅引起细胞外液量的改变,而发生缺水或水过多。浓度失调是指细胞外液内水分的增加或减少,以致渗透微粒的浓度发生改变,也即是渗透压发生改变,如低钠血症或高钠血症。细胞外液内其他离子的浓度改变虽能产生各自的病理生理影响,但因量少而不致明显改变细胞外液的渗透压,故仅造成成分失调,如酸中毒或碱中毒、低钾血症或高钾血症,以及低钙血症或高钙血症等。
一、水和钠的代谢紊乱
水和钠的关系非常密切,故缺水和失钠常同时存在。引起水和钠的代谢紊乱的原因不同,在缺水和失钠的程度上也可有不同。水和钠既可按比例丧失,也可缺水多于缺钠,或缺水少于缺钠。因而引起的病理生理变化和一些临床表现也有不同。
(一)等渗性缺水 又称急性缺水或混合性缺水。外科病人最易生这种缺水。水和钠成比例地丧失,血清钠仍在正常范围,细胞外液的渗透 压也保持正常。它造成细胞外液量(包括循环血量)的迅速减少。肾入球小动脉壁的压力感受器受到管内压力下降的刺激,以及小球滤过率下降所致的远曲肾小管液内Na+的减少,引起肾素-醛固酮系统的兴奋,醛固酮的分泌增加。醛固酮促进远曲肾小管对钠的再吸收,随钠一同被再吸收的水量也有增加,使细胞外液量回升。由于丧失的液体为等渗,基本上不改变细胞外液的渗透压,最初细胞内液并不向细胞外间隙转移,以代偿细胞外液的缺少。故细胞内液的量并不发生变化。但这种液体丧失持续时间较久后,细胞内液也将逐渐外移,随同细胞外液一起丧失,以致引起细胞,缺水。
【病因】常见的有:①消化液的急性丧失,如大量呕吐,肠瘘等;②体液丧失在感染区或软组织内,如腹腔内或腹膜后感染、肠梗阻、烧伤等,这些丧失的液体有着与细胞外液基本相同的成分。
【临床表现】病人有尿少、厌食、恶心、 乏力等,但不口渴。 舌干燥,眼球不陷,皮肤干燥、松驰。短期内体液的丧失达到体 重的5%,即丧失细胞外液的25%时,病人出现脉博细速、肢端湿冷、血压不稳定或下降等血容量不足的症状。体液继续丧失达体重的6%~7%时(相当丧失细胞外液的30%~ 35%),休克的表现更严重。常伴发代谢性酸中毒。如病人丧失的体液主要为胃液,因有CI-的大量丧失,则可伴发代谢性碱中毒,出现碱中毒的一些临床表现。
【诊断】主要依靠病史和临床表现。应详细询问有无消化液或其他体液的大量丧失;失液或不能进食已持续多少时间;每日的失液量估计有多少,以及失液的性状等。实验室检查可发现红细胞计算、血红蛋白质量和红细胞压积明显增高,表示有血液浓缩。血清Na+和CI-一般无明显降低。尿比重增高。必要时作血气分析或二氧化碳结合力测定,以确定有否酸(或碱)中毒。
【治疗】尽可能同时处理引起等渗性缺水的原因,以减少水和钠的丧失。针对细胞外液量的减少,用平衡盐溶液或等渗盐水尽快补充血容量。脉搏细速和血压下降等症状常表示细胞外液的丧失量已达体重的5%,可先从静脉给病人快速滴注上述溶液约300ml (按体重60kg计算),以恢复血容量。如无血量不足的表现时,则可给病人上述用量的1/2~ 2/3,即1500~2000ml ,补充缺水量,或按红细胞压积来计算补液量。补等渗盐水量(L )=红细胞压积上升值/红细胞压积正常值*体重(kg)*0.20。此外,还应补给日需要量水2000ml和钠4.5g。
等渗盐水含Na+和CI-各154mmol/L,而血清内Na+和CI-的含量分别为142mmol/L和103mmol/L。两者相比,等渗盐水的CI-含量比血清的CI-含量高50mmol/L。正常人肾有保留HCO-3、排出CI-的功能,故CI-大量进入体内后,不致引起高氯性酸中毒。但在重度缺水或休克状态下,肾血流减少,排氯功能受到影响。从静脉内输给大量等渗盐水,有导致血CI-过高,引起高氯性酸中毒的危险。平衡盐溶液的电解质含量和血浆内含量相仿,用来治疗缺水比较理想,可以避免输入过多的CI-,并对酸中毒的纠正有一定帮助。目前常用的平衡盐溶液有乳酸钠和复方氯化钠溶液(1.86%乳酸钠溶液和复方氯化钠溶液之比为1:2)与碳酸氢钠和等渗水溶液(1.25%碳酸氢钠溶液和等渗盐水之比为1:2)两种。在纠正缺水后,押的排泄有所增加,K +浓度也会因细胞外液量增加而被稀释降低,故应注意低钾血症的发生。一般应在尿量达40ml/h后补充氧化钾。
(二)低渗性缺水 又称慢性缺水或继发性缺水。水和钠同时缺失,但缺水少于失钠,故血清钠低于正常范围,细胞外液呈低渗状态。机体减少抗利尿激素的分泌,使水在肾小管内的再吸收减少,尿量排出增多,以提高细胞外液的渗透压。但细胞外液量反更减少,组织间液进入血液循环,虽能部分地补偿血容量,但使组织间液的减少更超过血浆的减少。面临循环血量的明显减少,机体将不再顾及到渗透压而尽量保持血容量。肾素-醛固酮系统兴奋,使肾减少排钠,CI-和水的再吸收增加。故尿中氯化钠含量明显降低。血容量下降又会刺激垂体后叶,使抗利尿激素分泌增多,水再吸收增加,导致少尿。如血容量继续减少,上述代偿功能不再能够维持血容量时,将出现休克。这种因大量失钠而致的休克,又称低钠性休克。
【病因】主要有:①胃肠道消化液持续性丧失,如反复呕吐、胃肠道长期吸引或慢性肠梗阻,以致钠随着大量消化液而丧失;②大创面慢性渗液;③肾排出水和钠过多,例如应用排钠利尿剂(氯噻酮、利尿酸等)时,未注意补给适量的钠盐,以致体内缺钠相对地多于缺水。
【临床表现】随缺钠程度而不同。常见症状有头晕、视觉模糊、软弱无力、脉搏细速、起立时容易晕倒等。当循环血量明显下降时,肾的滤过量相应减少,以致体内代谢产物潴留,可出现神志不清、肌痉挛性疼痛、肌腱反射减弱、昏迷等。
根据缺钠 程度,低渗性缺水可分为三度:
1.轻度缺钠 病人感疲乏、头晕、手足麻木,口渴不明显。尿中Na+减少。血清钠在135mmol/L以下,每公斤体重缺氯化钠0.5g。
2.中度缺钠 除上述症状外,尚有恶心、呕吐,脉搏细速,血压不稳定或下降,脉压变小,浅静脉萎陷,视力模糊,站立性晕倒。尿量少,尿中几乎不含钠和氯。血清Na+在130 mmol/L以下,每公斤体重缺氯化钠0.5~0.75g。
3.重度缺钠 病人神志不清,肌痉挛性抽痛,肌腱反射减弱或消失;出现木僵,甚至昏迷。常发生休克。血清Na+在120 mmol/L以下,每公斤体重缺氯化钠0.75~1.25 g。
【诊断】根据病人有上述特点的体液丧失病史和临床表现,可初步作出低渗性缺水的诊断。进一步可作:①尿Na+、CI-测定,常有明显减少。轻度缺钠时,血清钠虽可能尚无明显变化,但尿内氯化钠的含量常已减少。②血清钠测定,根据测定结果,可判定缺钠的程度;血清钠低于135mmol/L,表明有低钠血症。③红细胞计数、血红蛋白量、红细胞压积、血非蛋白氮化钠和尿素均有增高,而尿比重常在1.010以下。
【治疗】积极处理致病原因。针对细胞外液缺钠多于缺水和血容量不足的情况,采用含盐溶液或高渗盐水静脉输注,以纠正体液的低渗状态和补充血容量。
1.轻度和中度缺钠 根据临床缺钠程度估计需要补给的液体量。例如,体重60kg的病人,测定血清钠为135mmol/L,则估计每公斤体重丧失氯化钠0.5g,共缺钠盐30g。一般可先补给一半,即15g,再加上钠的日需要量4.5g,共19.5g,可通过静脉滴注5%葡萄糖盐水约2000ml来完成。此外, 还应给日需要液体量2000ml,并根据缺水程度,再适当增加一些补液量。其余一半的钠,可在第二日补给。
2.重度缺钠 对出现休克者,应先补足血容量,以改善微循环和组织器官的灌流。晶体液如乳酸复方氯化钠溶液、等渗盐水和胶体溶液如羟乙基淀粉、右旋糖酐和血浆蛋白溶液等都可应用。但晶体液的用量一般要比胶体液用量大2~3倍。接下去静脉滴注高渗盐水(一般5%氯化钠溶液)200~300ml,尽速纠正血钠过低,以进一步恢复细胞外液量和渗透压,使水从水肿的细胞内移。以后根据病情再决定是否需继续输给高渗盐水或改用等渗盐水。
一般可按下列公式计算需要补充的钠盐量:
需补充的钠盐量(mmol)=[血钠的正常值(mmol/L)-血钠测得值(mmol/L)]*体重(kg)*0.60(女性为0.50)。
按17mmol Na+=1g钠盐计算补给氯化钠的量。当天补给一半和日需量4.5g,其中2/3的量以5%氯化钠溶液输给,其余量以等渗盐水补给。以后可测定血清Na+、K+、CI-和作血气分析,作为进一步治疗时的参考。
3.缺钠伴有酸中毒 在补充血容量和钠盐后,由于机体的代偿调节功能,酸中毒常可同时得到纠正,一般不需一开始就用碱性药物治疗。如经血气分析测定,酸中毒仍未完全纠正时,可静脉滴注1.25%碳酸氢钠溶液100~200ml或平衡盐溶液200ml,以后视情况再决定是否继续补给。在尿量达到40ml/h后,应补 充钾盐。
(三)高渗性缺水 又称原发性缺水。水和钠虽同时缺失,但缺水多于缺钠,故血清钠高于正常范围,细胞外液呈高渗状态。位于视丘下部的口渴中枢受到高渗刺激,病人感到口渴而饮水,使体内水分增加,以降低渗透压。另方面,细胞外液的高渗可引起抗利尿激素分泌增多,以致肾小管对水的再吸收增加,尿量减少,使细胞外液的渗透压降低和恢复其容量。如继续缺水,则因循环血量显著减少引起醛固酮分泌增加,加强对钠和水的再吸收,以维持血容量。缺水严重时,因细胞外液渗透压增高,使细胞内液移向细胞外间隙,结果是细胞内、外液量都有减少。最后,细胞内液缺水的程度超过细胞外液缺水的程度。脑细胞缺水将引起脑功能障碍。
【病因】主要为:①摄入水分不够,如食管癌的吞咽困难,重危病人的给水不足,鼻饲高浓度的要素饮食或静脉注射大量高渗盐水溶液。②水分丧失过多,如高热大量出汗(汗中含氯化钠0.25%)、烧伤暴露疗法、糖尿病昏迷等。
【临床表现】随缺水程度而有不同。根据症状轻重,一般将高渗性缺水分为三度:
1.轻度缺水 除口渴外,无其他症状。缺水量为体重的2%~4%。
2.中度缺水 极度口渴。乏力、尿少和尿比重增高。唇舌干燥,皮肤弹性差,眼窝凹陷。常出现烦躁。缺水量为体重的4%~6%。
3.重度缺水 除上述症状外,出现躁狂、幻觉、谵妄,甚至昏迷等脑功能障碍的症状。缺水量超过体重的6%。
【诊断】根据病史和临床表现一般可作出高渗性缺水的诊断。实验室检查常发现:①尿比重高。②红细胞计数、血红蛋白量、红细胞压积轻度增高。③血清钠升高,在150mmol/L以上。
【治疗】应尽早去除病因,使病人不再失液,以利机体发挥自身调节功能。不能口服的病人,给静脉滴注5%葡萄糖溶液或0.45%氯化钠溶液,以补充已丧失的液体。估计需要补充已丧失的液体量有两种方法:①根据临床表现的严重程度,按体重百分比的丧失来估计。每丧失体重的1%,补液400~500ml。②根据血Na+浓度来计算。补水量(ml)=[血钠测得值(mmol/L)-血钠正常值(mmol/L)]*体重(kg)*4。计算所得的补水量不宜在当日一次补给,以免发生水中毒。一般可分二日补给。当日先给补水量的一半,余下的一半在次日补给。此外,还应补给日需要量200ml。
必须注意,血清Na+测定虽有增高,但因同时有缺水,血液浓缩,体内总钠量实际上仍有减少。故在补水的同时应适当补钠,以纠正缺钠。如同时有缺钾需纠正时,应在尿量超过40ml/h后补钾,以免引起血钾过高。经过补液治疗后,酸中毒仍未纠正时,可补给碳酸氢钠溶液。
(四)水过多 又称水中毒或稀释性低血钠。系指机体入水总量超过排水量,以致水在体内潴留,引起血液渗透压下降和循环血量增多。水过多较少发生。仅在抗利尿激素分泌过多或肾功能不全的情况下,机体摄入水分过多或接受过多的静脉输液,才造成水在体内蓄积,导致水中毒。此时,细胞外液量增大,血清钠浓度降低,渗透压下降。因细胞内液的渗透压相对较高,水移向细胞内,结果是细胞内、外液的渗透压均降低,量增大。此外,增大的细胞外液量能抑制醛固酮的分泌,使远曲肾小管减少对Na+的重吸收,Na+从尿内排出增多,因而血清钠浓度更加降低。
【临床表现】可分为两类:
1.急性水中毒 发病急。脑细胞肿胀和脑组织水肿造成颅内压增高,引起各种神经、精神症状,如头痛、失语、精神错乱、定向能力失常、嗜睡、躁动、惊厥、谵妄,甚至昏迷。有时可发生脑疝。
2.慢性水中毒 可有软弱无力、恶心、呕吐、嗜睡等,但往往被原发疾病的症状所掩盖。病人的体重明显增加,皮肤苍白而湿润。有时唾液、泪液增多。一般无凹陷性水肿。
实验室检查可发现红细胞计数、血红蛋白量、红细胞压积和血浆蛋白量均降低;血浆渗透压降低,以及红细胞平均容积增加和红细胞平均血红蛋白浓度降低。表示细胞内、外液均有增加。
【治疗】预防重于治疗。对容易发生抗利尿激素分泌过多的情况者,如疼痛、失血、休克、创伤和大手术等;急性肾功能不全的病人和慢性心功能不全的病人,应严格限制入水量。对水中毒病人,应立即停止水分摄入,在机体排出多余的水分后,程度较轻者,水中毒即可解除。程度较重者,除禁水外,用利尿剂促进水分排出。一般用渗透性利尿剂,如20%甘露醇或25%山梨醇200ml静脉内快速滴注,以减轻脑细胞水肿和增加水分排出。也可静脉注射袢利尿剂,如速尿和利尿酸。尚可静脉滴注5%氯化钠溶液,以迅速改善体液的低渗状态和减轻脑细胞肿胀。
二、钾的异常
有低钾血症和高钾血症,以前者为常见。
(一)低钾血症 血清钾的正常值为3.5~5.5mmol/L。低于3.5mmol/L表示有低钾血症。缺钾或低钾血症的常见原因有:①长期进食不足。②应用速尿、利尿酸等利尿剂,肾小管性酸中毒,以及盐皮质激素过多,使钾从肾排出过多。③补液病人长期接受不含钾盐的液体。④静脉营养液中钾盐补充不足。⑤呕吐、持续胃肠减压、禁食、肠瘘、结肠绒毛状腺瘤和输尿管乙状结肠吻合术等,钾从肾外途径丧失。一般来说,持续性血清钾过低常表示体内缺钾严重。
【临床表现】肌无力为最早表现,一般先出现四肢肌软弱无力,以后延及躯干和呼吸肌。有时可有吞咽困难,以致发生食物或饮水呛入呼吸道。更后可有软瘫、腱反射减退或消失。病人有口苦、恶心、呕吐和肠麻痹等胃肠功能改变的症状。心脏受累主要表现为传导和节律异常。典型的心电图改变为早期出现T波降低、变宽、双相或倒置,随后现ST段降低、QT间期延长和U波(图3-1)。但低钾血症病人不一定出现心电图改变,故不能单纯依赖心电图改变来判定有无低钾血症的存在。应该注意,病人伴有严重的细胞外液减少 时,低钾血症的一些临床表现有时可以很不明显;而仅出现缺水、缺钠所致的症状,但在纠正缺水后,由于钾的 进一步被稀释,而可出现低钾血症的一些症状。缺钾严重的病人有时会发生多尿,其原因是缺钾能阻碍抗利尿激素的作用,以致肾失去使尿浓缩的功能。此外,血清钾过低时,K+由细胞内移出,与Na+、H+交换增加(每移出3个K+,即有2个Na+和1 个H+移入细胞内),细胞外液的H+浓度降低;而远曲肾小管排K+减少、排H+增多。结果发生碱中毒,病人出现碱中毒的一些症状,但尿呈酸性(反常性酸性尿)。
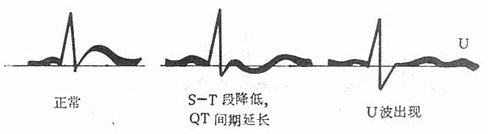
图3-1 低钾血症的心电图变化
一般可根据病史和临床表现作出低钾血症的诊断。心电图检查虽有助于诊断,但一般不宜等待心电图显示出典型改变后,才肯定诊断。血清钾测定常有降低。
【治疗】应尽早治疗造成低钾血症的,病因,以减少或中止钾的继续丧失。
临床较难判定缺钾的程度。可参考血清钾测定的结果来初步确定补钾量。血清钾<3mmol/L ,给K+200~400mmol,一般才能提高血清钾1mmol/L。血清钾为3.0~4.5 mmol/L,补给K+100~200mmol,一般即可提高血清钾1mmol/L。细胞外液的钾总量仅为60mmol,如从静脉输入含钾溶液过速,血钾即可在短时间内增高很多,引起致命的后果。补钾的速度一般不宜超过20mmol/h,每日补钾量则不宜超过100~200mmol.如病人有休克,应先输给晶体或胶体溶液,以尽快恢复血容量。待每小时尿量超过40ml后,再从静脉输给氯化钾溶液。输入氯化钾尚有其他用处。由于低血钾常伴有细胞外碱中毒,和钾一起输入的CI-可有助于减轻碱中毒。此外,氯缺乏还能影响肾保钾的能力,故输给KC1,除可补充K+外, 还可增强肾的保钾作用,有利于低钾血症的治疗。完全纠正体内缺钾需时较长,病人能够口服后,可服钾盐。
(二)高钾血症 血清钾超过5.5mmol/L时,即称高钾血症。其原因大多和肾功能减退, 不能有效地从尿内排出钾有关。常见 原因有:①进入体内(或血液内)的钾增多,如口服或静脉输入氯化钾,服用含药物,组织损伤,以及大量输入保存期较久的库血等。②肾排泄功能减退,如急性肾功能衰竭,应用保钾利尿剂(如安体舒通、氨苯喋啶),以及盐皮质激素不足等。③经细胞的分布异常,如酸中毒、应用琥珀酰胆碱,以及输注精氨酸等。
临床表现 一般无特异性症状,有时有轻度神志模糊或淡漠、感觉异常和四肢软弱等。严重高钾血症有微循环障碍的表现,如皮肤苍白、发冷、青紫、低血压等。常出现心跳缓慢或心律不齐,甚至发生心搏骤停。高钾血症,特别是血钾超过7mmol/L时,几乎都有心电图的改变。典型的心电图改变为早期T波高而尖QT间期延长,随后出现QRS增宽,PR间期延长(图3-2)。
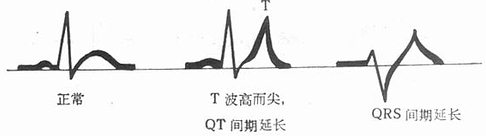
图3-2 高钾血症的心电图变化
【诊断】有引起高钾血症的原因的病人出现 一些不能用原发病来解释的临床表现时,即应考虑有高钾血症的可能,并应作心电图检查。血清钾常增高。
【治疗】高钾血症病人有心搏突然停止的危险,故发现病人有高钾血症后,除尽快处理原发疾病和改善肾功能外,还应考虑:
1.停给一切带有钾的药物或溶液,尽量不食含钾量较高的食物,以免血钾更加增高。
2.降低血清钾浓度
(1)使K+暂时转入细胞内:①静脉注射5%碳酸氢钠溶液60~100ml后,继续静脉滴注碳酸氢钠100~200ml。高渗碱性溶液可使血容量增加,K+得到稀释,又使K+移入细胞内或由尿排出,有助于酸中毒的治疗。注入的Ka+,也可对抗K+的作用。②用25%葡萄糖溶液100~200ml,每3~4g糖加1u胰岛素,作静脉滴注,可使K+转移入细胞内,暂时降低血清钾浓度.必要时,每3~4小时重复给药。③肾功能不全,不能输液过多者,可用10%葡萄糖酸钙溶液100ml、11.2%乳酸钠溶液50ml、25%葡萄糖溶液400ml,加入胰岛素30u,作静脉持续滴注24小时,每分钟6滴。
(2)应用阳离子交换树脂:每日口服4次,每次15g,可从消化道携带走较多的钾离子。同时口服山梨醇或甘露醇导泻,以防发生粪块 性肠梗 阻。也可加10%葡萄糖溶液200ml后作保留灌肠。
(3)透析疗法:有腹膜透析和血液透析,一般用于上述疗法仍不能降低血清钾浓度时。
3.对抗心律失常 静脉注射10%葡萄糖酸钙溶液20ml。钙与钾有对抗作用,能缓解K+对心肌的毒性作用。葡萄糖酸钙可重复使用。也可用30~ 40ml葡萄糖酸钙加入静脉补液内滴注。
三、镁的异常
正常成人体内镁总量约为1000mmol,约合镁23.5g。约有一半的镁存在于骨骼内,其余几乎都存在于细胞内,仅有1%存在于细胞外液中。血清镁浓度的正常值为0.70~1.20mmol/L。虽有血清镁浓度降低,肾排镁并不停止。在许多疾病中,常可出现镁代谢的异常。
(一)镁缺乏 长时期的胃肠道消化液丧失,如肠瘘或大部小肠切除术后,加上进食少,是造成缺镁的主要原因。其他原因有长期应用无镁溶液治疗,静脉高营养未加适量镁作补充和急性胰腺炎等。
低镁 血症的常见症状有记忆力减退、精神紧张、易激动、神志不清、烦燥不安、手足徐动症样运动等。病人面容苍白、萎顿。严重缺镁者可有癫痫发作。
对有诱发因素而又出现一些低镁血症症状的病人,应怀疑有镁缺乏。由于镁缺乏常和缺钾与缺钙同时存在,在某些低钾血症病人中,补钾后情况仍无改善时,应考虑有镁缺乏。血清镁浓度的测定一般对确诊无多少价值。因为镁缺乏不一定出现 血清镁过低,而血清镁过低也不一定表示有镁缺乏。必要时,可作镁负荷试验,有助于镁缺乏的诊断。正常人在静脉输注氯化镁或硫酸镁0.2 5mmol/kg后,注入量的90%即很快地从尿内排出,而在镁缺乏病人,注入相同量的溶液后,输入镁的40%~80%可保留在体内甚至每日从尿中仅排出镁 1mmol。
一般可按0.25mmol/(kg.d)的剂量补充镁盐。如病人的肾功能正常,而镁 缺乏又严重时,可按1mmol/(kg.d)补充镁盐。常用氯化镁溶液或硫酸镁溶液静脉滴注。病人有搐搦时,一般用硫酸镁溶液静脉滴注,可以较快地控制抽搐。用量以每公斤体重给10%硫酸镁0.5ml计算。静脉给镁时应避免给镁过多、过速,以免引起急性镁中毒和心搏骤停。如遇镁中毒,应即静脉注射葡萄糖酸钙或氯化钙溶液作用抗剂。完全纠正镁缺乏需要时较长,故在解除症状后,仍应继续每日补镁1~3周。一般用量为50%硫酸镁5~10mmol(相当50%硫酸镁 2.5~5ml),肌肉注射或稀释后静脉注射。
(二)镁过多 主要发生在肾功能不足时,遇见于应用硫酸镁治疗子痫的过程中。早期烧伤、大面积损伤或外科应激反应、严重细胞外液不足和严重酸中毒也可引起血清镁增高。
临床表现有疲倦、乏力、腱反射消失和血压下降等。血清镁 浓度有较大的增高时,心脏传导功能发生障碍,心电图显示PR间期延长,QRS增宽和T波升高,与高钾血症时的心电图变化相似。晚期可出现 呼吸抑制、嗜睡和昏迷,甚至心搏骤停。
治疗应先从静脉缓慢给2.5~5mmol葡萄糖酸钙或氯化钙溶液,以对抗镁对心 脏和肌肉的抑制。同时要积极纠正酸中毒和缺水,停止给镁 。如血清镁浓度仍无下降或症状仍不减轻时,应及早采用透析疗法。
四、钙的异常
体内的钙大部分以磷酸钙和碳酸钙的形式贮存于骨骼中。血清钙浓度的正常值为2.5mmol/L。其中45%为离子化钙,起着维持神经肌肉的稳定性的作用,约一半为与血清蛋白相同结合的非离子化钙,5%为与血浆和组织之间液中其他物质相结合的非子化钙。离子化与非离子化钙的比率受到pH值降低可使离子化钙增加,pH值上升可使离子化钙减少。外科病人一般很少发生钙代谢紊乱。
(一)低钙血症 可发生急性胰腺炎、坏死性 筋膜炎、肾功能衰竭、胰及小肠瘘和甲状旁腺受损害的病人。临床表现主要由神经肌肉的兴奋性增强所引起,如容易激动、口周和指(趾)尖麻木及针刺感、手足抽搐、肌肉和腹部绞痛、腱反射亢进,以及Chvostek征和Trousseau征阳性。血清钙测定低于2mmol/L时,基本上可确定诊断。治疗上,应纠治原发疾病,同时用10%葡萄糖酸钙20ml或5%氯化钙10ml作静脉注射,以缓解症状。如有碱中毒,需同时纠治,以提高血内离子化钙的浓度。必要时可多次给药(葡萄糖酸钙1g含Ca2+2.5mmol;氯化钙1g含Ca2+10mmol)。对需要长期治疗的病人可服乳酸钙,或同时补充维生维素D。
(二)高钙血症 主要发生于甲状旁腺功能亢进症,其次是骨转移性癌,特别是在接受雌激素治疗的骨转移性乳癌。早期症状有疲倦、软弱、乏力、食欲减退、恶心、呕吐和体重下降等。血清钙浓度进一步增高时,可出现 严重头痛、背部和四肢疼痛、口渴、多尿等。血清钙增高达45mmol/L时,即有生命危险。对甲状旁腺功能亢进症应进行手术治疗,才能根本解决高钙血症。对骨转移性癌病人,可给低钙饮食和充足的水分,防止缺水,以减轻症状和痛苦。对症治疗可采用补液、乙二胺四乙酸(EDTA)、类甾和硫酸钠等,以暂时降低血清钙浓度。
